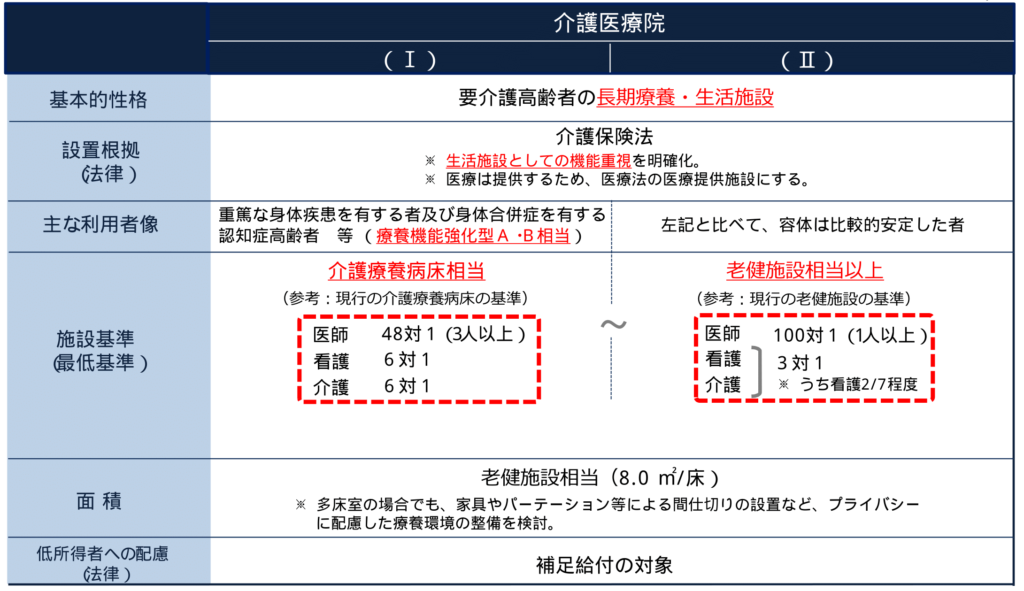
さて2018年7月に新版が発売された初級医療経営士テキストシリーズ。
読み込んだ管理人としては、医療経営士3級試験の合格を目的としてはテキストシリーズを購入しなくてもよいだろうと考えます。
だって高いから…
ということで、その壱「医療法関連」に続いてその弐です。
その弐では「医療関連サービス(テキスト第6巻)」や「患者と医療サービス(テキスト第7巻)」で新たに扱われた項目についてみていきます。
目次
まずは「医療関連サービス」についてみていきましょう。
初級医療経営士テキストでは第6巻になりますが、この巻は前版と比較すると約40ページほどボリュームダウンになりました。
しかし一方で、新たな記載が増えているのでさくさくとみていきましょう。
検体検査業務者の基準
病院または診療所以外の場所で検体検査の業務を行う者の基準が新しく記載されています。
4つあるのでさっと目を通しておきましょう。
- 臨床検査技師等に関する法律の規定に基づき、衛生検査所として都道府県知事の登録を受けている者
- 保健所の開設者
- 検疫所の開設者
- 犯罪鑑識施設の開設者
反対に、病院または診療所の施設で検体検査を行う場合は、業務を行う者の基準として、3年以上の実務経験のある受託責任者・指導監督医が必要となります。
医薬品等の安全性対策
2013年に薬事法が改正され「医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律」と名称が変更されました。
この法律で医薬品や医療機器等の安全性対策が強化されました。
具体的には製造販売業者は、最新の知見に基づき添付文書を作成し、厚生労働大臣に届け出ることが義務付けられました。
また、届け出た添付文書はウェブに記載することになりました。
後発医薬品の使用促進対策
政府は後発医薬品の使用割合を高めようとしており、2020年までに後発品のシェア目標を80%としていることは周知の事実です。(2017年9月の時点では約66%)
そこで診療報酬を改定することになどにより、後発品の処方を増やそうとしています。
2018年度診療報酬改定では、今まで以上に後発品の使用割合を増やすために、薬局における「後発医薬品調剤体制加算」や、医療機関における「後発医薬品使用体制加算」、「一般名処方加算」などを見直しが行われています。
簡単に説明すると、「後発医薬品調剤体制加算」は薬局で扱う後発品割合が高くなれば診療報酬を上げるよという加算、「後発医薬品使用体制加算」は医療機関で扱う後発品割合が高くなれば診療報酬を上げるよという加算です。
「一般名処方加算」は製薬関連の方であれば説明不要と考えますが、一応簡単に説明します。
「一般名処方加算」は例えていえば、「iPhoneXを売るな!スマホを売れ!」ということになります。
この真意は後程。
さて、医薬品には「一般名」と「商品名」という2つの名称があります。
例えば、解熱鎮痛薬として有名な「ロキソニン」は商品名ですが、一般名は「ロキソプロフェンナトリウム」といいます。
きちんと話をすると長くなってしまうので簡潔にいくと、商品名はまさに商品そのものの名前を示しており、一般名はその薬の属性を表したようなものです。
商品名ロキソニンはロキソニンしかありませんが、一般名ロキソプロフェンナトリウムには「ロキソニン」の他にも「スリノフェン」「ロブ」「ロキソマリン」「ロキプロナール」などなどの商品名がいっぱいあります。
これらは全てロキソプロフェンナトリウムの効果がありますよということですね。
違う表現に例えると、iPhoneXの商品名は「iPhoneX」、一般名は「スマホ」みたいな感じになります。
iPhoneXといえばiPhoneXですが、スマホといえばiPhoneX以外にもたくさんありますよね。
さて、元に戻って一般名処方加算を考えます。
医師が処方するときに「ロキソニン」という商品名で処方をすると薬局で変更がない限り「ロキソニン」が処方されます。
一方で一般名の「ロキソプロフェンナトリウム」で処方されると、薬局では「ロキソニン」以外の商品名のもの(例:スリノフェン)を処方してよいことになります。
ロキソプロフェンナトリウムでいくとロキソニンは先発品ですが、その他は後発品です。
つまり医師の処方箋が先発品指定の商品名処方よりも、一般名処方であった方が薬局で後発品を処方しやすくなるのですね。
そのため、医師が一般名処方をしやすくするように「一般名処方加算」ができたのです。
携帯ショップで、お上からiPhoneX(商品名)を売れと命を下されると高くてもお客様にiPhoneXを売るしかありませんが、お上からスマホ(一般名)を売れとの命であれば「HUAWEI nova lite2」だろうが「Wiko g08」だろうが「AQUOS sense lite SH-M05」だろうが、お安く提供できるスマホも売れるわけですね。
つまり「iPhoneXを売るな!スマホを売れ!」なわけです。
医療機器の定義
医療機器とは医薬品医療機器等法において「人若しくは動物の疾病の診断、治療若しくは予防に使用されること、又は人若しくは動物の身体の構造若しくは機能に影響を及ぼすことが目的とされている機械器具等」と定義されています。
医療機器の定義は各国で異なっていますが、日本では次のように分類されています。

上記を簡単にまとめると以下になります。
| 国際分類 | 医薬品医療機器等法における分類 | ||
| クラスI | 人体へのリスクが極めて低い | 一般医療機器 | 生命・健康に影響を与えるおそれがほぼないもの |
| クラスⅡ | 人体へのリスクが比較的低い | 管理医療機器 | 生命・健康に影響を与えるおそれがあるもの |
| クラスⅢ | 人体へのリスクが比較的高い | 高度管理医療機器 | 生命・健康に重大な影響を与えるおそれがあるもの |
| クラスⅣ | 生命の危険に直結するおそれがある | ||
医療機器をどのクラスにするかは、厚生労働大臣が薬事・食品衛生審議会の意見を聴いて指定しています。
ここでは一般医療機器、管理医療機器、高度管理医療機器という区別があることを覚えておきつつ余裕があれば、具体的な医療機器をイメージしておければよいでしょう。
それから、特定保守管理医療機器と設置管理医療機器という言葉も覚えておきましょう。
特定保守管理医療機器とは、保守点検や修理などに専門的な知識と技術を要する医療機器のことで、クラス分類によりません。
例えば、X線撮影装置、超音波画像診断装置、MR装置、CT装置などがあげられます。
一方の設置管理医療機器とは、設置にあたって組み立てを要し、保健衛生上の危害発生を防ぐ目的で組み立てにかかわる管理を必要とする医療機器です。
例えば、全身用X線CT診断装置、手術用照明器などがあげられます。
医療機器の臨床使用まで
さてここでのポイントも、薬事法が改正され「医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律」になったことが関係してきます。
法の改正前は医療機器の製造販売は厚生労働大臣の承認が必要でしたが、法改正により独立行政法人医薬品医療機器総合機構(PMDA:Pharmaceuticals and Medical Devices Agency)や、公益財団法人医療機器センター(JAAME:Japan Assonciation for the Advancement of Medical Equipment)など民間の第三者登録認証機関(RCB:Recognized Certification Body)で基準に適合していると認証されるだけでよくなりました。
上記の「医療機器の分類と規制の図」の規制欄のように審査方法はリスクに応じて変わります。
一般医療機器は届出制度です。
管理医療機器は認証基準があれば第三者認証機関による認証がなされ、認証基準がなければPMDAの審査が行われます。
高度管理医療機器はPMDAの審査が行われますが、認証基準が規定されていれば第三者認証機関による認証がなされ、認証基準がなければPMDAの審査が行われます。
PMDAでの製造販売承認申請は「新医療機器」、「改良医療機器」、「後発医療機器」の3つに区分されています。
最後に、医療機器が医療機関で保険診療として使用されるためには、医療機器メーカーによる製造販売許可を得たうえで、「材料価格基準収載」の過程を経る必要があります。
医療機器の市場動向
さて、続いて医療機器の市場動向として、「医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律」、「デバイスラグ」、「内外価格差」についてみていきます。
医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律
この法律は薬事法が改正されたものであることは既述の通りです。
薬事法では医薬品の他にも、従来医療用具と呼ばれていた医療機器も医薬品に準じて規制していました。
ところが最近の医療機器の進歩はめまぐるしく、医療機器の種類が増えたり短期間でバージョンアップが行われたりしています。
これらの医療機器が医薬品と同じように審査を受けたり、変更承認を受ける薬事法では、実際に使用できるまでに時間がかかってしまうために医薬品に準じた扱いは適切ではないと考えられました。
また、医療機器は医薬品と異なり、レンタル業やメンテナンス業などがあることや安全対策など、医薬品とは異なる扱いとする必要があり、薬事法が「医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律」に改正されたわけです。
デバイスラグ
デバイスラグとは海外で導入済の機器が日本で導入できるようになるまでの時間差を意味します。
医薬品にも同様のことが起こり、ドラッグラグといいます。
個人的には医薬品を指すときはdrugではなくmedicineがいいのではないかと思いますが。
まぁドラッグラグを英語にするとmedical drug lagになるようですね。
デバイスラグに話を戻します。
デバイスラグには「開発(申請)ラグ」と「審査ラグ」からなり、開発(申請)の進みが遅いことが問題でした。
そのため、2014年の医薬品医療機器等法において、コンタクトレンズ、歯科インプラント、インスリンペン型注入器などのクラスⅢの一部の機器は、管理用医療機器(クラスⅡ)と同じく、民間の第三者認証制度を利用できることになりました。
さらにPMDAでは医療機器の新規性の程度によって審査プロセスを明確にし、区分ごとに専門の審査チームを設ける「3トラック審査制」が導入されました。
これらの結果、PMDAは高リスクの医療機器の審査に集中できるようになり、審査の効率化と迅速化が図られています。
内外価格差問題
内外価格差問題とは日本の医療機器の価格が海外の価格より高いということです。
原因の一つとして、カテーテルや心臓ペースメーカーなどの医療機器は海外製品のシェアが高いことが挙げられます。
他にも医療機関への便宜を図る経費や、流通経路が複雑なことからかかる流通経費なども日本国内の価格上昇の原因として指摘されています。
このような内外価格差の解消を目指して、診療報酬改定などで特定医療保険材料の価格の適正化が図られています。
個人情報の扱いの変更
医療機関で扱う個人情報については、2017年に個人情報保護法が改正されたことにより、すべての医療機関が個人情報取扱事業者として同法の適用対象となったことは覚えておきましょう。
同法の改正以前は、5,000件以下の個人情報を取り扱う事業者は適用外となっていました。
医療情報の標準化
ここでのポイントは2つです。
まずは2018年6月に国際疾病分類第11版(ICD-11)が公表されました。
ICD-11はInternational Statistical Classification of Daseases and Related Health Problems Revision11の略です。
異なる国や地域から異なる時点で集計された死亡や疾病のデータの記録、分析、解釈及び比較を行うために世界保健機構(WHO)が作成した分類で、疾病だけでなく医療全般の分類が含まれています。
2019年以降、各国で導入される見込みとなっています。
続いてIHE(Integrating the Healthcare Enterprise)についてです。
IHEは日本語では医療連携のための情報統合化プロジェクトとされています。
最も効率的な手法によって望ましい結果を得ること(ベストプラクティス)を可能にするために、適切な情報システムを導入することが必要となります。
厚生労働省から保健医療情報分野の標準規格としてマスター等規格が定められています。
現在17種類ありますが、ここでは新しく記載されているものについて表記しておきます。
・HS022:JAHIS処方データ交換規約
・HS024:看護実践用語標準マスター
・HS026:SS-MIX2ストレージ仕様書および構築ガイドライン
・HS027:処方・注射オーダ標準用法規格
・HS028:ISO227-1:2015保健医療情報-医用波形フォーマット-パート1:符号化規則
・HS031:地域医療連携における情報連携基盤技術仕様
これだけを見ても、何のことやらさっぱりわかりませんね。
テキストでも上記のように、このようなものがありますと列挙されているだけですので、内容が問われることはないでしょう。
こんなものがあったなと頭に残しておけばいいくらいではないでしょうか。
病院建築
ここは約5ページにわたって新しくなりました。
特に設計段階から病院オープンまでの注意点についておさえておきましょう。
設計段階の注意点
設計については基本設計書と実施設計図書の二つがあります。
基本設計書は建物の平面・断面、設備システムなどについての書面であり、実施設計図書はその考え方を施行者に伝えるための手段としてまとめられた図書です。
病院建築では特殊医療機器なども必要になるため、どのような機種をどこにどれだけ採用するかなどの具体的な内容も決めておくことが必要です。
つまり、基本設計段階で病院の考え方を決め、実施設計図書に盛り込んでおく必要があるということです。
病院オープンまでの準備
病院がオープンするまでには、建物の完成、医療機器の据付・調整、ICT関係の配線・機器設置、家具・ベッドの搬入、清掃・消毒・運用トレーニングなどを済ませる必要があります。
オープンまでの機関を短縮するために、大型機器の搬入を建設工事途中で行う「合わせ工事」や、「受電(建設工事が完了し本格的に電力の供給を受けること)」から総合的にマネジメントを行うことなどが重要です。
そのために、あらかじめ着工、受電、完成引き渡し、オープンなどの重要なポイントを押させておく必要があります。
患者給食
ここでのポイントは3点です。
1つ目は診療報酬改定により入院時食事療養費は引き上げられていることです。
入院患者と在宅療患者の間で食事に関する負担に差があったことから、公平にすることを目的としています。
これまでは入院患者の食事療養費は「食材費」のみの負担でしたが、「調理費」を負担するようになりました。
2つ目は衛生管理手法としてHACCP(ハサップ:Hazard Analysis and Critical Control Point)の導入義務化が進んでいることです。
HACCPとは「食品等事業者自らが食中毒菌汚染や異物混入等の危険要因(ハザード)を把握したうえで、原材料の入荷から製品の出荷に至る全工程の中で、それらの危害要因を除去又は低減させるために特に重要な工程を管理し、製品の安全性を確保しようとする衛生管理の手法」であるとされます。
簡単にまとめると、食中毒菌や異物混入などが起きやすい段階などを予測・分析して、被害を未然に防ごうということです。
この手法は国連の国連食糧農業機関(FAO)と世界保健機構(WHO)の合同機関である食品規格委員会から発表された国際的に認められたもので、日本でも導入義務化が予定されています。
3つ目は管理栄養士による栄養管理が重要になってきていることです。
管理栄養士がいなければ算定できない診療報酬があったり、栄養サポートチーム(NST)が発足されたりしています。
薬局関連
調剤報酬
保険薬局の調剤報酬は、調剤の技術料と薬学管理料、薬剤料、特定保健医療材料となります。
さらに技術料は調剤基本料と調剤料、各種加算に分けられます。
2018年の診療報酬改定で、かかりつけ薬剤師が地域に貢献する薬局を評価する地域支援体制加算や、患者の意向にそって内服薬を減少することができた場合の服薬調剤調整支援料が新設されました。
患者のための薬局ビジョン
2015年に「患者のための薬局ビジョン」が厚生労働省より発表されました。
以前より、薬剤師の役割や機能を高め、適切な医薬分業の推進が期待されてきましたが、実際は医療機関の門前薬局が乱立し患者の服薬情報の一元的な管理が必ずしもできていないことや、患者の負担が多くなって一方で、それに見合った効果が実感できないなどの問題がありました。
こういった背景から、医薬分業の原点に戻り薬局を患者中心のかかりつけ薬局にするため、「患者のための薬局ビジョン」が策定されました。
同ビジョンでは3つのことが記載されています。
1つ目はかかりつけ薬剤師・薬局が果たすべき3つの機能です。
3つの機能は、「主治医との連携や患者との面談、お薬手帳を通じて患者の医療機関や服薬情報を一元的・継続的に把握し、薬学的管理・指導を行うこと」、「開局時間外でも薬の副作用や飲み間違いなどについて随時電話相談を実施するなど24時間対応の実施、また在宅対応に積極的に関与すること」、「医師の処方箋をチェックし疑義照会や処方提案を行うなど医療機関等との連携を行うこと」です。
2つ目は健康サポート薬局についてです。
これは病気の予防や健康サポートに貢献する機能を持った薬局を「健康サポート薬局」とすることです。
3つ目は高度薬学的管理機能についてです。
これは専門機関と連携し、抗がん剤の副作用対応や抗HIV薬の選択を支援するなど高度な薬学的対応が可能な機能を持つこと意味しています。
これら3点から、薬局薬剤師が地域へ積極的に介入することが求められているといえます。
健診事業
ここでは健診市場を簡単におさえておきましょう。(医療経営士テキストでは2015年度の情報が記載されていますが、2019年度の情報はテキスト内容とは異なっています。以下は2019年度の情報になります。)
健診市場としては受診金額としては年9000億円程度となっています。
受診者がオプションとして実施している項目として多いものから、乳房触診+乳房画像検査(約52%)、PSA検査(約50%)、骨/骨密度検査(約48%)、婦人科診察+子宮頚部細胞診(約45%)、腫瘍マーカー/シフラ(約43%)です。
医療・介護の環境と変化
日本の人口の変化をみると2030年に最も多い年齢人口は57歳、2055年には82歳になると予想されており、総人口は減少を続け2055年には9,000万人を切るとされています。
さらに65歳以上の高齢者1人を支える労働人口は、2005年は3人でしたが2030年には1.7人、2055年には1.2人となると予測されています。
そのため高齢者を前提としたサービスの構築・対策は急務なのですね。
医療の高度化や高齢化に伴う医療・介護依存度の上昇は医療従事者への負担となります。
2016年に発生した新潟市民病院の研修医の自殺問題から、2017年以降、労働基準監督署による医療機関への立ち入り検査が本格化しています。
厚生労働省は医師の業務量の縮減に向けて医師事務作業補助者の制度拡充を診療報酬改定で行っていますが、今後はAIなどの活用や診療情報の一元的な管理なども総合的なサポートが必要になると考えられています。
◇
◇
◇
さて、その弐はここまでです。
残りは次のその参へどうぞ。
-

-
【新版考察】初級医療経営士テキスト:その参
さて2018年7月に新版が発売された初級医療経営士テキストシリーズ。 読み込んだ管理人としては、医療経営士3級試験の合格を目的としてはテキストシリーズを購入しなくてもよいだろうと考えます。 だって高い ...
-

-
【新版考察】初級医療経営士テキスト:その壱
こちらのページへようこそ。 このページは、2018年7月に全巻が新版になった初級医療経営士テキストを読み込んだ管理人が、それ以前の版と比較して変更・追加になった点を中心に解 ...