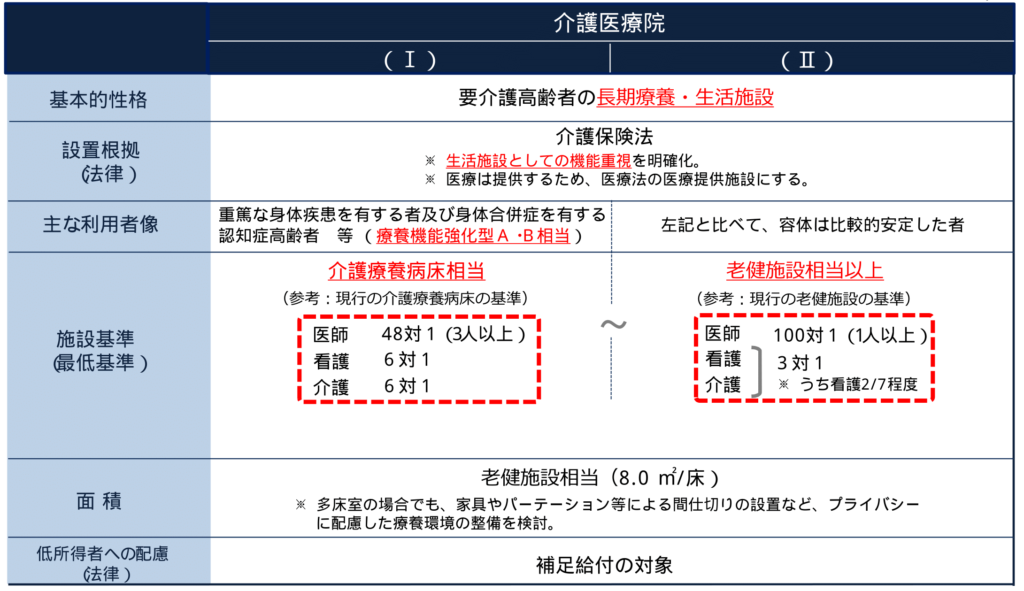
医療経営士3級試験の勉強は順調ですか?
この知識って現場で役立つの? 的なことまで問題で出始めたと噂の医療経営士試験。
合格率を上げないためなのか…
そんな医療経営士試験の勉強をしてやろうじゃないの!という方へのサイトです。
今回は…
医療経営士3級試験対策!
医療法関連
についてまとめていきます。
この分野は医療経営士3級試験対策でも覚えることが多く、かつ覚えにくいという一つの山場かと考えます。
できるだけまとめていきますので、目を通してくださいね。
少しずつ読み進めていきましょう。
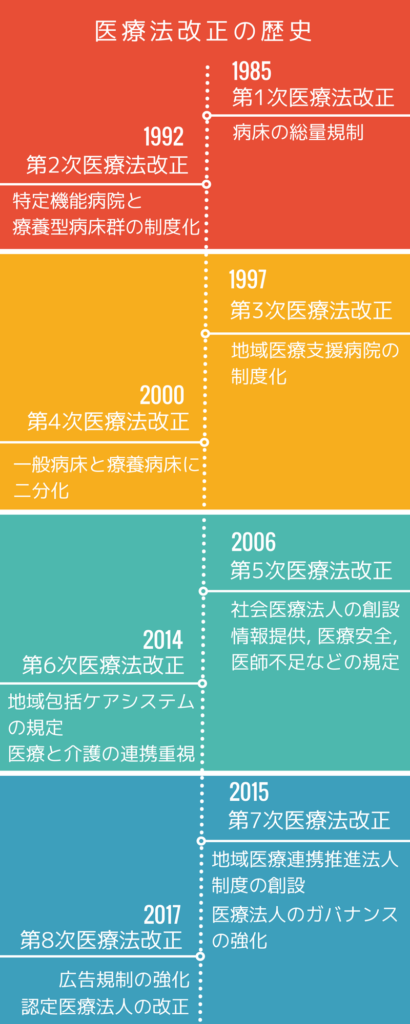
医療法と改正の歴史
医療法は1948年に施行された法律で、その目的は国民の健康保持や医療提供の体制確保です。
病院や診療所など医療提供施設についての開設・管理・整備の方法などを規定しています。

医療法は現在までに8回の改正が行われています。
改正のポイントは医療経営士3級試験でも重要な項目となっています。
細かい内容までは覚えなくてよいので、改定の目的や変更要素については頭にいれていきましょう。
まずは医療法改正の時系列と、最低限のポイントを示します。
最新の第8次医療法改正についてまでの流れを簡単に勉強しておきましょう。
1つずつポイントを整理していきましょう。
第1次医療法改正(1985年)
ポイント
都道府県による医療計画の導入
⇒病床の総量規制
医療制度の歴史のページでも示していますが、日本の医療は国民全体への医療の提供を主として、まずは量の確保から始まりました。
各都道府県に医学部が出来たのでしたね。
その後、国民全体に医療を提供できる体制が整うと、今度は医療の過剰を抑制する必要が出てきました。
1973年の福祉元年による老人医療費無料化もあり、医療費も増加してきていたのですね。
今までの「病院をどんどん作ってみんなが医療を受けれるようにしよう」という時代ではなくなったのです。
これが第1次医療法改正につながります。
このような背景から第1次医療法改正では都道府県は必要な病院の病床数を定めることとなり(都道府県による医療計画の導入)、一定の病床数以上の増床ができなくなりました(病床の総量規制)。
ということね。
第2次医療法改正(1992年)
ポイント
・特定機能病院の創設
・療養型病床群の創設
・広告規制の緩和
病院を増やしたことにより日本国民に医療がいきわたるようにはなりましたが、その結果として医療のバランスは悪くなっていました。

例えば、近い病院同士で高額な医療機器を用意していることや、短期入院と長期入院を分ける整備がなされていないこと、患者は大病院に集中してしまうことなどです。
医療の質に合わせた病院の整備や、患者に向けた情報提示方法などがきちんと整備されていなかったのですね。
そこで第2次医療法改正が行われることになりました。
特に病院の機能整備が重要ね。
病院の整備としては医療の効率化を図るために、高度医療を担う特定機能病院と、主に慢性期医療を担う療養型病床群の制度化が行われました。

また患者さんに適切な医療情報を提供することを目的に広告規制の緩和や院内掲示の義務化なども行われました。
院内掲示の義務とは、保険医療機関であることや、管理者や診療にあたる医師名などが、患者さんに見やすいように掲示することです。
病院・診療所の管理の箇所で少し詳しく説明します。
第3次医療法改正(1997年)
ポイント
・地域医療支援病院の創設
・医療計画の充実化
・広告規制の一層の緩和
第2次医療法改正で医療の効率化を図ってきましたが、高齢化社会が進んだことや糖尿病や高血圧などの慢性的疾患が広まってきたことなどから要介護者が増加しました。
その結果、今度は介護に目を向けなくてはいけない状況になりました。

医療や介護の情報提供の仕方も重要視されたために規定を整備し、さらには増える患者に対応すべく地域医療を充実させる必要もありました。
そこで介護体制や地域医療の整備・確保などを目的に第3次医療法改正が行われます。
地域医療を充実させるために地域医療支援病院を制度化し、医療者側から患者側への適切な情報提供のためにインフォームドコンセントの法制化や医療機関のさらなる広告規制の緩和などが行われました。
地域医療支援病院は、従来の総合病院に代わり地域に開かれた地域中核病院として位置づけられました。
Informed Consent:通称IC(アイシー)は日本語では「説明と同意」と訳される。
医療者側が検査や治療法、治験などについて患者側に十分な説明を行い、患者側が納得した上で医療者側の提案に合意すること。
第4次医療法改正(2000年)
ポイント
・一般病床と療養病床に二分化
第3次医療法改正後も高齢化は進み、医療は高度化していくなどの変化は続いていました。
特に高齢化に伴う要介護者の増加も続くため、入院体制の整備が必要となりました。

入院体制の変化として重要なことは、病床を療養病床と一般病床に区分するようになったことです。
療養病床とは急性期治療が終了したものの帰宅できない患者の入院病床、一般病床とは急性期治療を行う病床で、それぞれ医療計画によって病床数が決められました。
また、医療が高度化するのに伴い医師も専門化が進みましたが、一方で専門外は診療できず、救急患者の診療を断らざるをえないなどの問題も起こることがありました。
そのため新人医師には幅広い診察能力を身に着けてもらおうという観点から、新臨床研修制度を義務化することを定めました。(医師の新臨床研修制度実施は2004年度から)
第5次医療法改正(2006年)
ポイント
・医療情報提供の推進
・医療安全確保の推進
・医療従事者の確保への対応
・社会医療法人の創設
医療技術の進歩などもあり、質の高い医療が提供されるようになってきましたが、一方でいかに国民が安心してそれらの医療サービスを受けられるかが課題となりました。

医療提供体制を、より患者視点に立って考えた改革が第5次医療法改正です。
例えば、都道府県が住民に対して分かりやすく情報提供を行ったり(医療情報提供制度)、住民からの相談に応じる仕組みを制度化したり(医療安全支援センター)です。
また、医師不足による救急医療体制の崩壊を防ぐために医療対策協議会が制度化されたり、社会医療法人が創設されました。
救急医療や僻地医療、小児医療など、特に地域にとって必要な医療を提供する医療法人のこと。高い公益性が求められ、採算が合わない医療にも取り組まなければならない一方で、自治体からの公費投入や税制上優遇、社会医療法人のみ可能な収益事業があるなどのメリットがある。
そして新設の医療法人は「持ち分なし」に限定されました。
開設者は医療法人を立ち上げるときに金銭を出資します。
そして、医療法人を解散するときに、出資時の割合に応じて医療法人の財産を受け取ることができるのが「持ち分あり」です。
反対に、医療法人の財産を受け取ることができないのが「持ち分なし」です。
確かに解散時に財産が戻ってくる「持ち分あり」の方がいいように聞こえますね。
しかし、解散時というのは閉院時のみではないのです。
出資者が複数いる場合は出資者の一人が辞職するときには辞職者に相応の財産を戻さなくてはいけませんし、出資者が亡くなって相続が発生した場合には相続人に相続税が発生します。
つまり「持ち分あり」では、出資者の辞職時や相続発生時に多額の現金が必要になってしまうのですね。
その現金を用意できない医療法人は継続できなくなる恐れもでてきます。
日本では「持ち分あり」の医療法人が多いため、国としては医療法人がバタバタと潰れてしまうと困るために、新設の医療法人は「持ち分なし」としたのですね。
第5次医療法改正についてもう少し踏み込んだ記事はこちら↓
-

-
第5次医療法改正について、もう少し勉強してみる
こんにちは。 おそらくみなさんが受験を検討しているであろう医療経営士3級試験は、最近ちょっと細かいところを突き過ぎな感じが否めませんね。 とはいえ受験者は出題された問題を解くしかないので、少しでも知識 ...
第6次医療法改正(2014年)
ここはボリュームが多めです。
益々、少子高齢化が進む日本ですが、団塊の世代が75歳以上になる2025年には国民の3人に1人が65歳以上、5人に1人が75歳以上になると考えられています。
ちなみに、全人口に占める65歳以上の高齢者の割合が7%を超えると高齢化社会、14%を超えると高齢社会、21%を超えると超高齢社会といいます。
そして今後も高齢化率は上昇し、2025年には約30%、2040年には約36%と予想されています。
さて、話を第6次医療法改正に戻します。
前述のように今後は高齢化率がさらに上昇するため、医療以上に介護が問題になることや、持続的に社会保障制度を維持するための対策が必要になってきました。

そこで医療と介護の連携を重視した第6次医療法改正が行われます。
医療と介護に関わる法の整備として医療法や介護保険法など19本の法律が一括して改正されました。
まずは病床機能報告制度の制定です。
各医療機関が、その病床機能(療養病床や一般病床)を都道府県に報告することで、地域の医療の現状と将来の展望を検討できるようにしました。
さらに都道府県は病床必要数など将来の医療提供体制を関する構想(地域医療構想)を定めることとなりました。
つまり、都道府県は医療機関からの病床報告や、その地域の人口推計などを参考にして病床数を決め、どのように達成していくかの方針を決定するのです。
そして、地域医療を充実させるためには、その担い手となる医療従事者が必要です。
そのため、医療従事者の確保や勤務環境の改善についてなども規定されました。

また、医療と介護の連携の重視から地域包括ケアシステムについても規定されました。
高齢者が住み慣れた地域で自分らしく生きることができるように地域で構築される、包括的な支援・サービス提供体制のこと
第6次医療法改正についてもう少し踏み込んだ記事はこちら↓
-

-
第6次医療法改正について、もう少し勉強してみる
こんにちは。 さて今回は第6次医療法改正について、若干踏み込んで解説していきます。 第6次医療法改正は医療経営士テキスト第3巻の解説でも行数が多い方です。 とはいえ第7次、第8次の方が問題になりやすい ...
第7次医療法改正(2015年)
第6次医療法改正で医療と介護の連携が重視されたのは前述の通りですが、その政策をさらに効率よく推し進めるために第7次医療法改正では地域医療連携推進法人制度の創設と医療法人のガバナンスの強化が行われました。
地域医療連携推進法人の創設
地域医療連携推進法人とは、地域内(二次医療圏が原則)で複数の医療機関や介護施設が統一的な方針を持ち、一体となって運営していく法人のことで、地域の医療施設間の連携を目的としています。
簡単に説明すると、二次医療圏という地域の中で、急性期病院や回復期病院、在宅医療機関などがバラバラに医療サービスを提供するのではなく、一つのグループとなって効率よく医療サービスを提供しましょうということです。
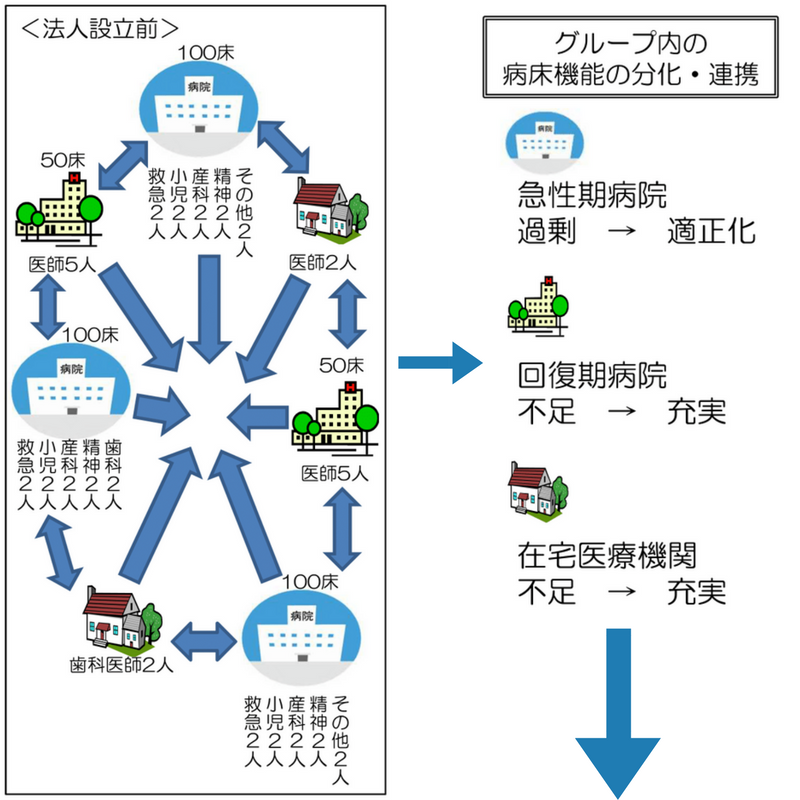
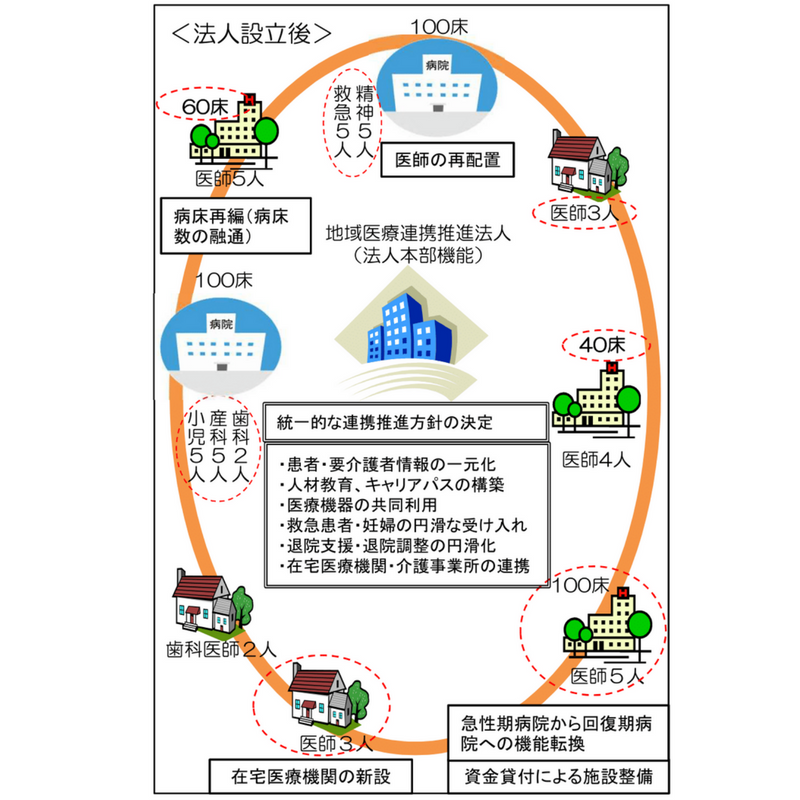
なんとなくイメージできたでしょうか。
今までバラバラに運営していた急性期病院や回復期病院、在宅機関などが一つの組織としてまとまると、適正な病床や人員の配置ができるようになり、各医療機関で培ってきたノウハウも共有することができるようになります。
また、一つの法人としてまとめて医薬品の購入などもできるようになるため、各医療機関で個々に購入するよりもコストを削減することができます。
地域医療連携推進法人制度のメリットをまとめます。
地域医療連携推進法人のメリット
-
1. 経営の効率化と地域医療2. 包括ケアの推進
- 法人内で病床・人員を適正配置できる
- 法人のブランド力が高まる
- 在宅などのノウハウを共有できる
- 薬剤や医療機器などのコスト削減になる
- 法人内での患者の紹介・逆紹介の円滑化
医療法人制度の見直し(医療法人のガバナンスの強化)
地域医療連携推進法人制度などを進める一方で、医療法人の経営の透明性を保つことや非営利性の強化などの対策もなされました。
ガバナンスとは英字ではgovernanceでありその意味は統治、管理、支配となります。

コーポレートガバナンスというビジネス用語がありますが日本語では企業統治とされ、企業をしっかりとまとめて不正などがないように管理することを意味します。
具体的な内容をみてみましょう。
医療法人のガバナンスの強化
- 貸借対照表・損益計算書の作成と公認会計士等による監査、公告の実施
- 役員と特殊関係にある業者との取引は報告書を作成し都道府県に届出
- 理事の忠実義務、任務懈怠時の損害賠償責任の規定
意味は「なまけること」「おこたること」よ。
「貸借対照表・損益計算書の作成と公認会計士等による監査、公告の実施」とは、ある程度の規模である医療法人は、厚生労働省令で定める会計基準に従い貸借対照表や損益計算書を作成して経営状態を明確にし、公認会計士等の専門家によって客観的な評価を受けてくださいということです。
これは比較的わかりやすいかと思います。
「役員と特殊関係にある業者との取引は報告書を作成し都道府県に届出」に関しては、例えば医療法人の役員の親族などがメディカルサービス法人(MS法人)を経営し、医療法人と取引を行っているような場合に、その取引に不正が生じないようにさせるということです。
まずはMS法人とは何かですが、MS法人とは主に医療系のサービスを提供する法人のことで、医療法人が行うことができない営利活動を行うことができます。
例えば医療機器とされるコンタクトレンズの販売は非営利活動とは言い切れないことから医療法人では販売できません。
その場合、コンタクトレンズ販売を目的とするMS法人を立ち上げると、そのMS法人で販売業を行うができるようになります。
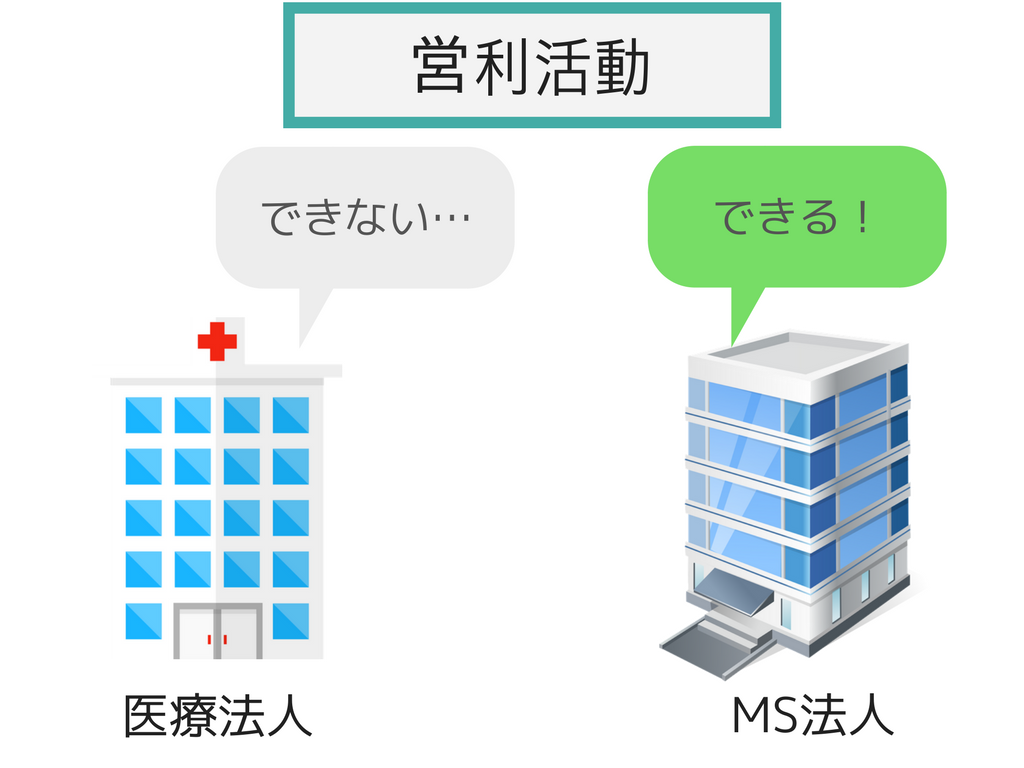
さて、医療法人がMS法人を設立するメリットは何でしょうか。
ざっくりいうと医療経営面や節税面があげられます。
医療経営面では、お金の管理を医療法人とMS法人に分けることでマネジメントが容易になります。
医療業は医療法人、医療以外の仕事(事務業や清掃業など)はMS法人と財布を分けることで、金銭の流れがわかりやすくなります。
節税面では、医療法人からMS法人にサービスの対価としてお金を支払うことで医療法人の売上が減るため、医療法人の法人税の節税になります。
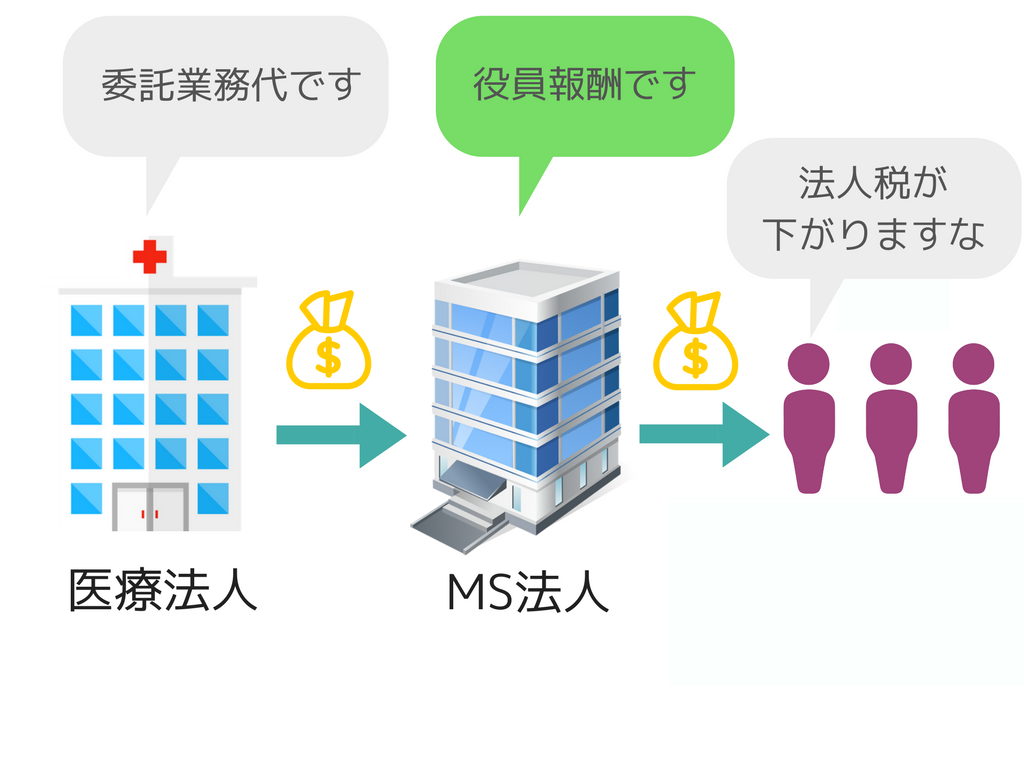
この節税については妥当な範囲であれば問題ないわけですが、過剰になってはいけません。
例えば、MS法人の医療法人に対するサービス費用は概ね100万くらいで済むのに200万支払うとかですね。
そのため、医療法人からMS法人に不当に多額のお金が流れていないかなどの評価が必要になります。
「理事の忠実義務、任務懈怠時の損害賠償責任の規定」の任務懈怠とは、会社の取締役などがその業務を誠実に行わなかったり、個人の利益のために会社に損害を与えた場合には、損害賠償責任を負うということです。
第7次医療法改正についてもう少し踏み込んだ記事はこちら↓
-

-
第7次医療法改正について、もう少し勉強してみる
こんにちは。 今回は第7次医療法改正について、若干踏み込んでのお勉強です。 第26回医療経営士3級試験では第7次医療法改正についてやたら難しい問題が出たとの声も耳にしました。 そこで『医療法関連のまと ...
第8次医療法改正(2017年)
第8次医療法改正のポイントは安全で適切な医療提供の確保です。
その内容は、医療機関の監督規定の整備、検体検査の精度の確保、医療広告規制の強化、認定医療法人の改正などに及んでいます。
今までの医療法では、都道府県は医療法人による病院等の運営の監督を行うことができても、医療法人以外による法人の監督は十分にはできませんでした。
そこで医療法を改正することにより全ての医療機関への監督を可能にしています。
また検体検査についてはその品質・精度の基準が定められました。
広告の規制については、ホームページなどのウェブサイトが広告規制の対象となったことが重要です。
広告規制の対象となる例をあげます。
- 虚偽広告
「絶対失敗しない」、「必ず治る」、加工・修正した術前術後の写真など - 比較広告
「日本一」、「第一位」など - 誇大広告
施設、スタッフ、治療などについて誇張や誤認をさせる内容、体験談の強調や「知事の許可を得た」など - 客観的事実を証明できない広告
患者や医療スタッフの主観に基づく内容 - 公序良俗に反する内容
- 早急な受診を過度にあおる表現
「キャンペーン実施中」など - 科学的根拠に乏しい情報で不安を過度にあおる表現
「こんな症状があれば命に関わります」など - 医療法以外の法令で禁止されるもの
認定医療法人(=「持ち分なし医療法人」) の改正というのは、「持ち分あり医療法人」が「持ち分なし医療法人」に移行しやすいように既存の制度を改正したということです。
第5次医療法改正で新設医療法人は「持ち分なし」と定められ、それ以前からある「持ち分あり医療法人」は「持ち分なし」への移行が推奨されていましたが、なかなか進みませんでした。
「持ち分なし医療法人」への移行が進まなかった理由の一つとして、相続税法により、相続税が不当に減少する場合には医療法人を個人とみなして贈与税が課税される扱いとなっていたからです。
言い換えると、持ち分なしに移行して出資者の資産があまりにも減ると(=相続税も減る)、場合によっては贈与税として税金を納めなくてはいけなくなるということです。
国の意向に乗っかって持ち分なしに移行した結果、贈与税を支払うことになるのであれば、わざわざ持ち分なしに移行したくないですよね。
その問題を解消するために、第8次医療法改正では持ち分なしに移行しやすい対策がたてられました。
新しい認定要件をクリアした認定医療法人が移行期限までに「持ち分なし医療法人」に移行した場合は贈与税を課さないこと、移行後6年間は認定要件を維持し、その間に認定要件に該当しなくなった場合は経済的利益に対して贈与税を課すこと、納税猶予の特例措置を3年延長することなどです。
今回の改正の大きな変化として、理事・監事数及び役員の非同族基準が撤廃され、社会・特定医療法人を想定した社会的存在として認識される程度の規模的要件も撤廃されましたことが挙げられます。
ただし、認定要件として社員総会の議決があること、移行計画期間が3年以内であることなどがあり、運営の適正性要件として法人関係者に利益供与しないこと、役員報酬について不当に高額にならないよう定めていること、社会保険診療に係る収入が全体の80%以上等が挙げられ、厚生労働省が審査することになっています。
では医療法改正のポイントを整理しておきます。
第1次医療法改正
病床の総量規制、都道府県による医療計画導入!
第2次医療法改正
特定機能病院と療養型病床群の制度化!
第3次医療法改正
地域医療支援病院の制度化、インフォームド・コンセントの法制化!
第4次医療法改正
病床を療養病床と一般病床に区分、新臨床研修制度施行の義務化!
第5次医療法改正
医療情報提供制度、医療安全支援センター制度化、社会医療法人創設!
第6次医療法改正
病床機能報告制度の制定、地域包括ケアシステムの規定!
第7次医療法改正
地域医療連携推進法人制度の創設、医療法人のガバナンスの強化!
第8次医療法改正
広告規制の強化、認定医療法人の改正!
医療法関連の法規
さて医療法改定の流れをみてきましたが、医療法は病院や診療所などの規則を定めたものです。
具体的には医療機関の定義や、開設手続き、管理体制、人員配置や施設設備の基準、都道府県知事による監督の他、医療機関の適切な配置や医療法人制度についてなどが挙げられます。
医師や歯科医師など、医療機関で働く者の資格やその業務などを定めているのは医療法ではありません。
医師は医師法、歯科医師は歯科医師法、薬剤師は薬剤師法、看護職員は保健師助産師看護師法にその規定が定められています。
さらに理学療法士法、作業療法士法、歯科衛生士法、栄養士法、社会福祉士法、救急救命士法など、医療従事者の国家資格にはそれぞれ対応する法律があります。
一方で医療に関する保険制度についても様々な法規が定められています。
日本は国民皆保険であり、国民からの保険料と税金などの公的資金を医療費の支払いに充てる公的医療保険制度です。
とはいえ全ての国民・医療に公的医療保険制度が適応されるわけではありません。
例えば生活保護者や特別な事情のある国民については、医療保険制度とは別の国・地方公共団体の財源から医療費の支払いを行う制度があり、公費負担医療制度と呼ばれます。
また、業務上の疾病・負傷や自動車事故によるものなどの医療費は医療保険制度とは別の保険制度が適用になります。
さらに高齢者の支援などに適用される介護保険制度もあります。
このような医療保険制度や介護保険制度などに関する主な法規は次のようなものがあります。
健康保険法:労働者及びその被扶養者の業務災害以外の疾病、負傷若しくは死亡又は出産に関する医療保険給付等について定めたもの
保険医療機関及び保険医療養担当規則(厚生労働省令):医療機関が保健医療を行う際の基本的規則を示したもの
診療報酬の算定方法(厚生労働省告示):通称『診療報酬点数表』。公的医療保険から医療提供施設への支払額を具体的に定めたもの
生活保護法:経済的に困窮する国民に対して生活保護費を支給することが定められている。生活保護者の医療費は、医療保険制度や介護保険制度に代わって生活保護制度から支払われる
戦傷病者特別援護法・原爆被爆者援護法:日本政府の責任において行われた戦争により疾病・負傷した国民を救済するもの
公害健康被害補償法:国の政策として推進された急激な工業化などによって健康被害を受けた国民を救済するもの
さらに難病や特定疾患によっては地方公共団体が独自に公費負担を行うものもある。
労働者災害補償保険法:通称『労災保険』。医療保険制度が対象としない業務上および通勤途上の災害によって生じたものに対する医療費や休業補償、死亡補償などについて定めたもの
自動車損害賠償保障法:通称『自賠責』。全ての自動車所有者はこの法律が定める自動車損害賠償責任保険(自賠責保険)に加入する必要がある(強制加入)。そして自動車運転事故の被害者に生じたものに対する医療費や損害賠償の支払いは自賠責保険によってまかなわれる。
さらに傷害事故の場合の自賠責保険の限度額は治療費等・休業損害・慰謝料のすべてを含めて120万円です。
正直120万円では全く足りませんよね。
ということで、真っ当な人であれば民間の自動車保険に入るわけですね。
介護保険法:介護保険制度の根本的な仕組みやあり方を定めている。
介護報酬の算定方法(厚生労働省告示):通称『介護給付費単位数表』。公的介護保険から介護サービス事業者への支払額を定めている。
続いて医療機関と患者、職員、社会との関係に関する法規をみていきます。
- 民法
- 民事訴訟法
例えば、医師が誤った治療をしてしまった場合の損害賠償請求などについては民法が規定しています。
また、話は飛びますが成年後見人制度のうち法定後見制度も民法です。
つまり、患者との争いが解決せずに訴訟に発展した場合は民事訴訟法に定める手続きに従って行われることになります。
- 労働基準法
- 労働契約法
- 労働安全衛生法
労働基準法は、労働者の採用手続き、労働時間や休日・休暇、賃金などにの労働条件を定めています。
労働契約法は、労働者と使用者との契約に関する基本事項を定めています。
労働安全衛生法は、労働者の安全と健康を維持するために雇用者が行う義務について定めています。
- 刑法
- 建築基準法
- 消防法
刑法は犯罪の種類と刑罰を定めたもので、例えば、医師が正当な理由がないにもかかわらず患者の秘密を漏らした場合には刑法により罰せられます。
建築基準法は、建物を建築する際の手続きや、敷地・設備などの最低基準を定めています。
消防法は、消防設備や防火対策、防火を目的とした行政の指導監督などについて定めています。
医療法における医療機関
さて、医療法の改正の流れをみると時代背景とともに医療機関の制度が変化してきたことがわかります。
例えば、第2次医療法改定では特定機能病院が制度されたのでした。
ところで「病院」とはいったいなんでしょうか?
クリニックとの違いは?
ここでは医療機関について、定義などをふまえて簡単にまとめていきましょう。
各医療機関の定義
まずは病院・診療所などの定義をみてみましょう。
| 病院 | 医師・歯科医師が医療を行う場所で、病床数20床以上 |
| 診療所 | 医師・歯科医師が医療を行う場所で、病床数0から19床まで |
| 助産所 | 助産師が業務を行う場所で、病床数9床以下 |
病院と診療所は病床数で区別されています。
「〇〇クリニック」という施設名でも病床が20床以上あれば医療法では「病院」となります。
病院などの定義はしっかり覚えておきましょう。
医療法では20床以上あれば病院なのですが、特別な病院類型として地域医療支援病院、特定機能病院、臨床研究中核病院が定められています。
ということで、次は地域医療支援病院、特定機能病院、臨床研究中核病院について特徴をおさえていきます。
地域医療支援病院
まずは地域医療支援病院について押さえていきましょう。
まずはその役割をみてみましょう。
地域医療支援病院の役割
- 紹介患者に対する医療の提供(かかりつけ医等への患者の逆紹介も含む)
- 医療機器の共同利用の実施
- 救急医療の提供
- 地域の医療従事者に対する研修の実施
イメージとしては地域の大きめな総合病院といった感じでしょうか。
地域医療支援病院に認定されるためには以下の要件があります。
地域医療支援病院の要件
- 紹介患者中心の医療を提供すること(以下のいずれか)
- 紹介率80%以上
- 紹介率65%以上かつ逆紹介率40%以上
- 紹介率50%以上かつ逆紹介率70%以上
- 建物、設備、機器等を地域の医師等が診療・研究・研修のために利用できる体制を確保していること
- 救急医療を提供できること
- 病床数200床以上
- 地域医療従事者に研修を行っていること 等
- 医療法第21条、第22条の3に定める人員・施設を有すること
他の医療機関から自院に紹介されてきた患者の割合のこと。
高いほど地域の医療機関から頼りにされている中核病院といえる。
自院から他の医療機関に紹介した患者の割合のこと。
高いほど病状が安定した患者を地域に紹介しており、積極的に役割分担を行っているといえる。
「高度医療が必要な時は大きな病院で、病状が安定している時はかかりつけ医で」という効率化を進めるために紹介率・逆紹介率は高めに設定されています。
地域医療支援病院は第3次医療法改正(1997年)で、『紹介患者に対する医療の提供や救急医療の提供等、地域で必要とされる様々な取組を通じて、かかりつけ医等を支援する医療機関』として創設されましたが、近年はその役割について課題が挙げられています。
例えば、近年はかかりつけ医が在宅医療を行うこともあるため、在宅医療の後方支援を行うなどの機能が求められているが現状対応が十分とはいえないことなどです。
また地域医療を支援するという立場から、医師少数区域等を支援する機能も新たに求められています。
地域医療支援病院は医療構想区域の医療需要や現状の病床稼働率等を踏まえて、地域医療支援病院でなければ担えない分野へ重点化することが必要と考えられています。
特定機能病院
では次に特定機能病院です。
まずはその役割から。
特定機能病院の役割
- 高度医療の提供
- 高度の医療技術の開発・評価
- 高度の医療に関する研修
- 高度な医療安全管理体制
イメージとしては、大学病院ですね。
2022年12月の時点で全国に88の特定機能病院があります。
そして認定される要件です。
特定機能病院の要件
- 高度医療の提供、開発、評価、研修ができる
- 紹介率50%以上、逆紹介率40%以上
- 一定以上の医師・看護師・薬剤師・管理栄養士がいる
- 病床数400床以上
- 集中治療室、無菌治療室、医薬品情報管理室がある
- 医療安全管理体制が整備されている
- 原則定められた16の診療科を標榜している
- 雑誌に掲載された英語論文が年70件以上 等
特定機能病院は医師の半数以上が専門の医師である必要があります。
地域医療支援病院は、地域の中心となり紹介患者や救急患者に対応し、地域の医療従事者への研修を行わせることができる200床以上の病院で、承認するのは都道府県知事になります。
特定機能病院は、高度医療の提供と研修を担い、厚生労働省令で定められた診療科をもつ400床以上の病院で、承認するのは厚生労働大臣になります。
臨床研究中核病院
続いて臨床研究中核病院です。
臨床研究中核病院は第6次医療法改正(2014年)のときに医療法上に位置付けることが検討され、実際には2015年4月に位置付けられました。
まずは役割から。
臨床研究中核病院の役割
- 革新的医薬品・医療機器等の開発を推進
- 国際水準の臨床研究等の中心的役割を担う
イメージとしては大学病院の中でも選ばれた大学病院という感じです。
続いて認定要件です。
以下の要件を満たすと構成労働大臣の許可を得て臨床研究中核病院を称することができるようになります。
臨床研究中核病院の要件
- 特定臨床研究に関する計画を立案し、及び実施する能力を有すること
- 他の医療機関と共同して特定臨床研究を行う場合は、実施の主導的な役割を果たす能力を有すること
- 他の医療機関に対し、特定臨床研究の実施に関する相談に応じ、必要な情報の提供、助言などの援助を行う能力を有すること
- 特定臨床研究に関する研修を行う能力を有すること
- 厚生労働省令で定める診療科名を有すること(10診療科以上)
- 厚生労働省令で定める数以上の患者を入院させるための施設を有すること(400床以上)
- 医療法第21条、第22条の3に定める人員・施設を有すること
臨床研究中核病院の要件について余裕がある方は厚生労働省の[PDF]臨床研究中核病院の承認要件についてにもさらっと目を通しておくとよいと思います。
要件の簡単な補足として、『厚生労働省令で定める診療科名を有すること』とは内科、外科、精神科、小児科、皮膚科、泌尿器科、産婦人科、産科、婦人科、眼科、耳鼻咽喉科、放射線科、救急科、脳神経外科、整形外科、歯科、麻酔科の17診療科のうち10診療科以上となっています。
要件の概要を表にまとめた資料は以下になります。
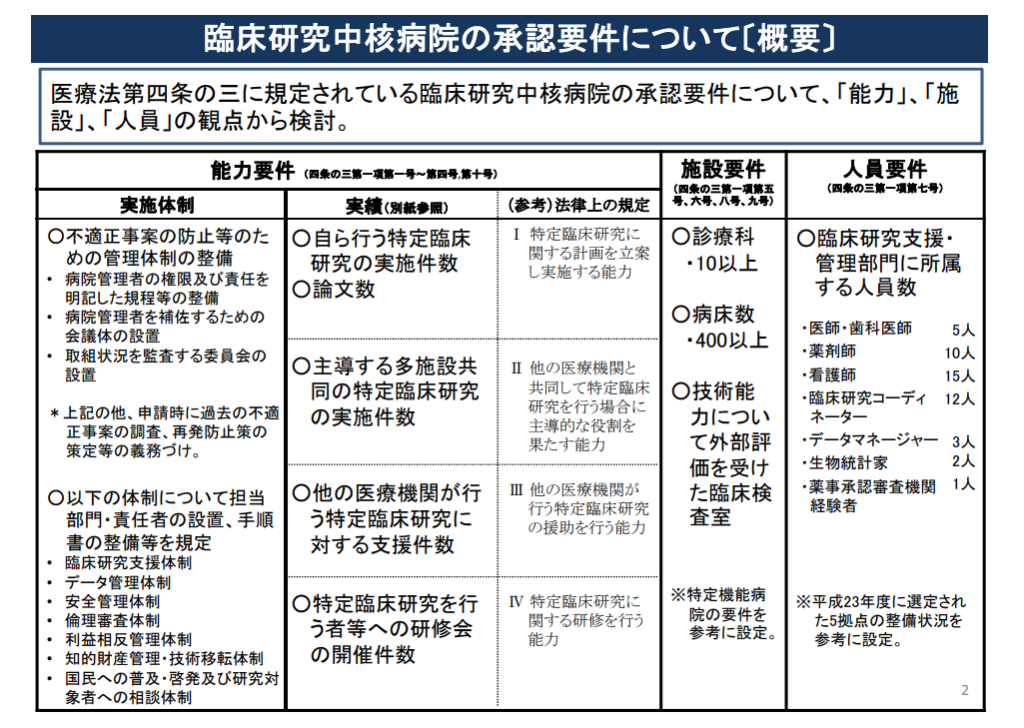
この要件については見直しが行われています。
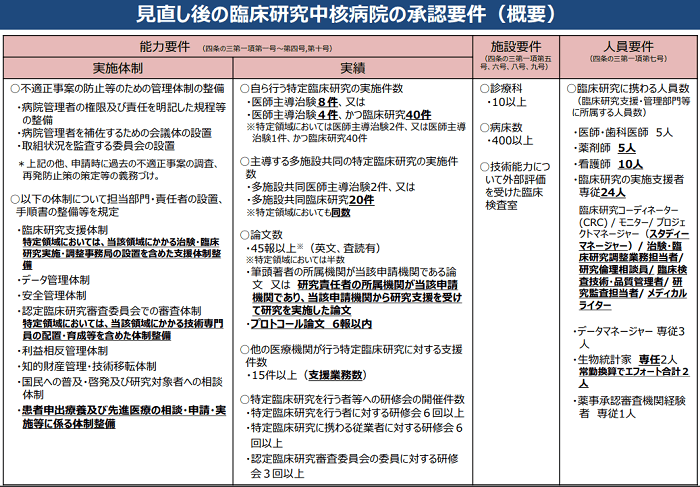
臨床研究中核病院についてこれ以上深く突っ込まれることはないと思いますが、[PDF]臨床研究中核病院の医療法での位置づけについては眺めておくといいかもしれません。
ちなみに臨床研究中核病院のイメージは選ばれた大学病院と説明しましたが、全国で15病院となっています(2023年度時点)。
覚える必要はありませんが具体的には、国立がん研究センター中央病院、東北大学病院、大阪大学医学部附属病院、国立がん研究センター東病院、名古屋大学医学部附属病院、九州大学病院、東京大学医学部附属病院、慶應義塾大学病院、千葉大学医学部附属病院、京都大学医学部附属病院、岡山大学病院、北海道大学病院、 順天堂大学医学部附属順天堂医院、神戸大学医学部附属病院、長崎大学病院となっています。
病院の種類
すでに学んだ地域医療支援病院、特定機能病院、臨床研究中核病院の3つは医療法で定められている名称です。
ところが病院には急性期病院とか救急指定病院という名称もありますし、リハビリテーション病院や総合病院、大学病院といった言い方をされる病院もありますね。
このような病院の分類・名称は医療法以外にも様々な点で行われています。
どのようなものがあるか、ざっと目を通してみましょう。
診療報酬制度の入院料による分類
| 急性期病院 | 急性期一般入院基本料を算定している |
| 慢性期病院 | 療養病棟入院基本料を算定している |
| ホスピス | 緩和ケア病棟入院料を算定している |
診療報酬制度の上記以外の分類
| 大病院・中小病院 | 病床数による(大病院200床以上、中小病院199床以下) |
| リハビリテーション病院 | リハビリで特別な診療報酬を算定している |
| 在宅療養支援病院・診療所 | 在宅医療で特別な診療報酬を算定している |
開設者による分類
| 公立病院 | 国立、都道府県立、市区町村立 |
| 公的病院 | 公立病院+赤十字、済生会、厚生連など |
| 大学病院 | 大学が開設 |
| 民間病院 | 医療法人や個人が開設 |
法規による名称
| 救急指定病院 | 厚生労働省令に基づき都道府県知事が告示する |
| 災害拠点病院 | 災害対策基本法に基づき都道府県知事が指定する |
一般的な名称
| 総合病院 | 多くの診療科がある病院 |
| 老人病院 | 高齢者の入院患者が多い慢性期病院 |
医療機関の開設と管理
病院・診療所の開設
病院・診療所の開設は都道府県知事の許可や届出が必要です。
つまり病院・診療所は勝手に開設はできません。
都道府県知事の許可が必要ということは、許可が下りない場合もあるということですが、無床診療所の場合は届出で済み、届出の場合は不備がなければ却下されることはありません。
この届出で済むパターンは、無床診療所で医師・歯科医師が個人で開設するときのみであり、病床を確保するときや、医療法人などが開設するときなど、前述の届出パターン以外では許可が必要だと覚えておきましょう。
| 開設者 | ||
| 医師・歯科医師(個人) | 左記以外 | |
| 病院 | 都道府県知事の許可 | 都道府県知事の許可 |
| 有床診療所 | 都道府県知事の許可 | 都道府県知事の許可 |
| 無床診療所 | 都道府県知事への届出 | 都道府県知事の許可 |
病院・診療所の管理
病院・診療所の開設には都道府県知事の許可や届出が必要でしたが、病院・診療所の管理は誰が行ってもよいのでしょうか?
病院・診療所は医師・歯科医師が管理しなければなりません。
管理者とはその施設の「院長」が多く、主に医療に関するトップです。
開設者は「経営者」であり、主に経営に関するトップです。
管理者は個人ですが開設者は医療法人のように法人ということもあります。
また、病院・診療所は院内掲示義務があったり、人員・施設基準があったり、外部事業者への委託も一定の基準があったりなどなど、定められている管理項目も複数あります。
ざっとまとめていきます。
まずは院内掲示義務からです。
院内掲示義務とは読んで字の如くですが、患者にわかりやすいように院内に掲示するのが義務付けられていることがあるよということです。
院内掲示義務
- 管理者の氏名
- 診療に従事する医師・歯科医師の氏名
- 医師・歯科医師の診療日と診療時間
- 病院の建物内部の案内 等
人員・施設基準については細かくみると、きりがないのでざっくりと。
医師数は病院では3人以上かつ当直医が必要で、有床診療所は1人以上で当直医の規定はありません。
病院では各科専門の診察室、手術室、処置室、臨床検査施設、X線装置、調剤所、給食室、消毒室、洗濯室などの設置の規定があります。
外部委託業務は、患者の安全面などの影響が大きいと考えられる8つの業務について基準が定められており、適合した業者に委託しなければなりません。
8つの業務については以下のものがあります。
8つの外部委託業務
- 検体検査
- 寝具類洗濯
- 医療用ガス供給設備の保守点検
- 院内清掃
- 医療機器の保守点検
- 患者等給食
- 滅菌消毒
- 患者搬送
外部委託業務については医療経営士試験でも出題されます。
ここでは令和3年度において委託率の高いサービスを順に並べると、「寝具類洗濯」、「医療廃棄物処理」、「検体検査」となっていて、この3つは委託率が95%を超えることを覚えておきましょう。
| 1位:寝具類洗濯 | 98.5% |
| 2位:医療廃棄物処理 | 97.5% |
| 3位:検体検査 | 96.5% |
| 4位:医療用ガス供給設備保守点検 | 94.5% |
| 5位:医療機器保守点検 | 87.7% |
医療情報の提供(広告)
医療は健康を扱うことから安全面に対して最大限の注意が必要であることや、非営利性の要素があることなどから広告については規制がなされています。

大まかな禁止事項は第8次医療法改正のところで触れたので、ここでは広告可能事項を列挙します。
広告可能事項
- 医師・歯科医師である旨
- 診療科名
- 病院・診療所の名称、電話番号、所在地、管理者名
- 診療日・時間、予約診療の有無
- 病院・診療所・医師が法令の規定に基づいて受けた指定
- 地域医療連携推進法人の参加病院等である旨
- 入院設備の有無、病床種別病床数、医療従事者数、施設設備等
- 医療従事者の氏名・年齢・性別・役職・略歴等
- 医療相談体制、医療安全確保体制、個人情報保護体制等
- 紹介できる病院・診療所・保険医療サービス・福祉サービス
- 診療情報提供体制等
- 提供される医療内容
- 平均在院日数、患者数等
- その他厚生労働大臣が定める事項
若干ややこしいのが診療科名です。
広告可能な診療科名については平成20年に規制が追加になっています。
細かく覚えるのは複雑ですし、医療経営士3級試験でもそこまで深く問われないような気がしますので、極簡単にまとめます。
まずは平成20年から標榜不可になった項目をチェックします。
標榜不可になった診療科名
「神経科」
「呼吸器科」
「消化器科」
「胃腸科」
「循環器科」
「皮膚泌尿器科」
「性病科」
「こう門科」
「気管食道科」
呼吸器科や消化器科などが不可になったはどうしてでしょうか?
ざっくりいくと外科・内科があるような科は「~内科」、「~外科」としてくださいということです。
つまり「神経内科」や「呼吸器内科」、「消化器外科」などであればOKとなります。
~内科、~外科の「~」に使用できるものは下記のようになっています。
(a)身体や臓器の名称
(b)年齢、性別等の特性
(c)診察方法の名称
(d)症状、疾患の名称
+内科 or 外科
例えば、(a)腎臓内科、頭頸部外科、(b)新生児内科、女性内科、(c)漢方内科、内視鏡外科、(d)性感染症内科、アレルギー疾患内科、などが考えられます。
※アレルギーについてはアレルギー科でもOK。
ちなみに平成20年4月1日以前に上記の標榜不可診療名をすでに使用している場合は、そのまま使用することができますが、看板を新しくするなどの際には使用できません。
あとは「内科(循環器科)」のような「内科 or 外科(○○)」パターンもありうることも知っておくとよいでしょう。
医療計画とは

さて、話が変わって次に医療計画についてです。
医療提供体制を確保するために、医療法では都道府県に対して医療計画を5年ごとに策定してきましたが、2018年度以降は3年ごとの介護保険事業の計画サイクルとの整合性が考慮され、医療計画は6年ごとの計画になっています。
医療計画では、その地域の医療状況を把握した上で、継続して安定した医療を提供するために下記の事項について定めることとなっています。
さて、その医療計画ではどんなことを定めるのでしょうか。
下記に列挙してみました。
医療計画で定める事項
- 5疾病、6事業および在宅医療に関すること
- 医師、看護師、その他の医療従事者の確保に関すること
- 今後の医療提供体制に関する構想(地域医療構想)に関すること
- 地域医療構想の達成に向けた病床に関すること
- 病床機能についての情報提供推進に関すること
- 医療の安全の確保に関すること
- 地域医療支援病院の整備目標に関すること
- 2次医療圏の設定に関すること
- 3次医療圏の設定に関すること
- 2次医療圏ごとの基準病床数に関すること
全ての覚えなくてよいと思いますが5疾病、6事業と医療圏、病床数規制については押さえておきましょう。
5疾病・6事業
厚生労働省が考える重要な疾病と医療事業です。
5疾病・6事業とは何かを答えられるようにしておきましょう。
5疾病
がん
脳卒中
急性心筋梗塞
糖尿病
精神疾患
5疾病とは元々日本人の死因として割合が高かった4疾病に、増加してきた精神疾患を加えたものとなっています。
6事業
救急医療
災害時における医療
へき地の医療
周産期医療
小児救急医療を含む小児医療
新興感染症発生・まん延時における医療
6事業は、経営の観点からは不採算部門に関わる事業であることから、しっかり計画を立てて取り組む必要があるとされている事業です。
医療圏
医療計画では二次医療圏ごとに基準病床数を設定することなっていますが、そもそも二次医療圏とはなんでしょうか。
| 一次医療圏 | 外来医療を提供するための地域(市町村に1つ) |
| 二次医療圏 | 入院を中心とした医療を提供をするための地域 |
| 三次医療圏 | 高度・特殊医療を提供するための地域(都府県に1つ、北海度は6つ) |
主に重要となるのは入院医療を中心に考えた二次医療圏で、二次医療圏は地域の地理的特性や交通手段などが考慮され、複数の市町村から形成されています。
その二次医療圏の中で妥当な病床数が設定されており、医療機関はその基準数を越えて病床を確保することはできなくなっています。
医療法人について

このページの最後は医療法で規定されている医療法人についてです。
医療法人とは、医療機関を開設し運営することを目的とする法人で、その設立は都道府県知事の認可によります。
設立のメリットとしては法人は個人と異なり永続性があることなどがあげられます。
例えば、個人で開設している医療機関の場合は開設者が亡くなってしまうと医療機関もなくなってしまいます。
しかし、医療法人で開設していた場合は代表者が亡くなっても別の人が代表者になることにより続けることができます。
また、医療法人は収益業務は行えないものの、本業に支障のない範囲で他業務(附帯業務)も行うことができます。
医療法人が可能な附帯業務をあげておきます。
附帯業務
- 医療関係者の養成・再教育
- 医学・私学に関する研究所の設置
- サテライト診療所(医師が常勤しない)の開設
- 疾病予防のための有酸素運動施設の設置
- 疾病予防のための温泉施設の設置
- 保健衛生に関する業務
- 特別養護老人ホームを除く介護業務
- 有料老人ホーム、サービス付き高齢者向け住宅の設置
第5次医療法改正で出てきた社会医療法人は不動産賃貸業などの収益業務が行えたことは対比して覚えておきましょう。
社会医療法人は一般的な医療法人と異なることは前述の通りですが要件などを簡単にまとめておきます。
社会医療法人の要件
- 配偶者・3親等以内の親族・これと同等の特殊関係者が役員総数の3分の1以下
- 配偶者・3親等以内の親族・これと同等の特殊関係者が社員総数の3分の1以下
- 医療計画に記載された6事業を行っていること
- 救急医療等確保事業についての設備、体制、実績が基準に適合していること
- 解散時は残余財産を国、地方公共団体、他の社会医療法人に帰属させること
社会医療法人が可能な収益業務は「鉱業」、「建設業」、「金融業」などを除いて、かなりの広範囲に及んでいます。
また社会医療法人債を発行することができることも覚えておきましょう。
お疲れ様でした。
医療法関連については医療経営士初級テキスト第3巻で取り上げられている分野です。
ポイントをまとめたつもりですが、それでも盛沢山となりました。
それでもまだ、「病院の人員配置や施設基準」、「診療情報提供関連の指針」、「受療行動調査」、「成年後見人制度」、「社会医療法人の詳細」、「遺伝子治療研究に関する指針」など、試験対策のポイントとして盛り込めていないところもあります…
それらについては「スマホでできる医療経営士試験 予想問題集」に問題として組み込んだので、ぜひチェックしてみてください。